Astmul
Autor: Dragomir Radu Ioan
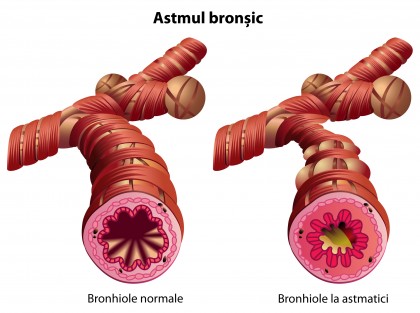
Ca urmare a acestor fenomene, se produc: wheezing (şuierat la respiraţie), senzaţie de presiune sau constricţie toracică, senzaţie de sufocare, tuse (mai ales noaptea sau la primele ore ale dimineţii).
Poate debuta la orice vârstă, însă copiii sunt mai predispuşi. Literatura de specialitate precizează că băieţii au o tendinţă mai mare de a dezvolta această boală, pe când în cazul adulţilor, femeile prezintă o grupă de risc mai importantă. La nivel mondial, astmul bronşic afectează aproximativ 300 de milioane de indivizi. (1,2)
Cum acţionează boala?
Bronhiile pot fi comparate cu tuburi al căror rol este cel de conducere a aerului. Inflamarea acestora este determinată de anumite substanţe. În structura bronhiilor intră un tip special de fibre musculare numite fibre musculare netede. Atunci când musculatura se contractă, consecutiv expunerii la anumiţi compuşi din mediul înconjurător, se produce îngustarea bronhiilor.Alături de fibrele musculare netede, la nivelul bronhiilor se mai găsesc celule secretoare de mucus. Mucusul este o substanţă de consistenţă crescută, lipicioasă. Acesta se poate secreta în cantitate mai mare şi poate obstrua suplimentar lumenul bronşic. Contracţia musculaturii netede şi secreţia de mucus sunt responsabile de declanşarea simptomelor.
Din nefericire, astmul este o boală care nu se poate vindeca, dar care, tratată corespunzător, poate fi ameliorată, iar pacientul să ducă o viaţă absolut normală. Însă, neţinută sub control, se agravează, punând în pericol viaţa bolnavului.
Există două tipuri de astm bronşic: alergic şi non-alergic (provocat de: stres, efort, temperaturi extreme, agenţi iritanţi, medicamente, diferite boli, răceală, gripă). Exprimarea puternică a emoţiilor (ţipăt, plâns, râs) poate accentua simptomele. (1,3,4)
Când trebuie să bănuieşti că ai putea avea această afecţiune?
Până la ora actuală, cauzele care conduc la producerea astmului sunt necunoscute, însă există o serie de factori ereditari şi de mediu care, interacţionând, pot genera boala. Organizaţia Mondială a Sanătăţii consideră că 50% din cazuri sunt determinate de susceptibilitatea genetică, cealaltă jumătate fiind generată ca urmare a expunerii la factori de mediu.Luaţi împreună, cei mai importanţi factori ar fi:
- tendinţa înnăscută de a dezvolta alergii (atopie);
- moştenirea bolii de la un membru al familiei;
- infecţii respiratorii frecvente în copilărie;
- contactul cu substanţe capabile să declanşeze alergii (alergene) sau infecţii virale în copilărie, în perioada de dezvoltare a sistemului imunitar.
Alături de aceştia, studiile au mai demonstrat că expunerea la agenţi iritanţi, precum fumul de ţigară, poate cauza declanşarea episoadelor de astm. În ultima perioadă s-a pus accent pe ipoteza „igienei excesive”. Este vorba despre modificarea factorilor de mediu cu care organismul era obişnuit să se confrunte în trecut, fapt ce generează o tendinţă din ce în ce mai crescută la apariţia atopiei şi a astmului.
Astmul este o afecţiune care poate apărea la orice vârstă, dar copiii sunt cei mai predispuşi. Uneori este asociată şi cu alte alergii (inclusiv eczeme), astfel încât trebuie să se ţină cont şi de existenţa acestora. De asemenea, astmul este asociat cu profesii care presupun expunerea la substanţe cu caracter alergen: brutarii, fermierii, persoanele care lucrează în industria detergenţilor sau a medicamentelor, lucrătorii care manipulează metale, plastic sau lemn.
Există diverşi factori capabili să declanşeze simptomele, iar aceştia se pot clasifica în:
- alergeni: praf, părul animalelor, structuri din componenţa gândacilor de bucătărie, mucegai, polen;
- iritanţi: fumul de ţigară, poluanţi atmosferici, chimicale, praf de la locul de muncă, compuşi din obiectele de decor, spray-uri;
- medicamente: aspirina şi alte inflamatoare non-steroidiene (ibuprofen), beta-blocante (medicamente care se administrează în hipertensiunea arterială, glaucom, migrenă, angină pectorală);
- sulfiţi: substanţe chimice ce se adaugă în diverse produse alimentare (cartofi congelaţi, bere, vinuri);
- anumite afecţiuni: răceli, infecţii virale ale căilor respiratorii superioare, boala de reflux gastroesofagian;
- activitatea fizică;
- stresul psihic;
- clima (aerul rece sau uscat);
- naşterea prematură ce a necesitat asistare respiratorie;
- greutatea scăzută la naştere. (1,3,4,5)
Când te duci la medic?
Există câteva simptome şi semne care apar în astmul bronşic, însă fără a fi specifice bolii:- tusea (se agravează noaptea sau spre dimineaţă);
- wheezing (respiraţie şuierătoare);
- constricţie toracică (presiune, jenă în piept);
- senzaţia de sufocare (incapacitatea de a inspira sau de a expira aerul).
La copii, tusea poate fi singurul simptom. Aceasta se caracterizează prin faptul că este constantă sau înrăutăţită în urma unor infecţii virale, a efortului fizic sau a expunerii la aer rece. Alături de tuse, mai poate apărea întregul tablou simptomatic prezentat anterior, cât şi oboseală fizică, tulburări de alimentaţie, evitarea activităţilor fizice.
Simptomele sunt de intensitate diferită, devenind uneori supărătoare. În crizele de astm se pot amplifica, putând chiar ameninţa viaţa bolnavului. Îngreunarea vindecării şi grăbirea apariţiei simptomelor pot fi generate de anumite boli (rinită, sinuzită, bronşiolită, boala de reflux gastroesofagian, apneea de somn), de dezechilibrele emoţionale (stresul psihic, depresia) sau de obezitate.
Este necesar să se discute cu medicul despre potenţialele simptome, boli asociate sau alergeni ce cauzează reacţii de sensibilitate. Pacienţii astmatici au un risc mai crescut de dezvoltare a pneumoniei şi a gripei, din acest motiv fiind recomandată vaccinarea antigripală şi antipneumococică. (2,6,7)
Cărui medic să te adresezi şi la ce să te aştepţi?
Specialistul care se ocupă de diagnosticarea şi tratarea astmului bronşic este medicul alergolog. Uneori, afecţiunea poate fi tratată şi diagnosticată de medicul pneumolog (specialistul care se ocupă cu tratarea bolilor aparatului respirator) sau de medicul internist.
Pentru stabilirea unui diagnostic de certitudine, medicul va urmări trei aspecte principale:
- istoricul familial şi medical al pacientului;
- efectuarea examenului fizic;
- realizarea testelor respiratorii funcţionale.
În urma acestora, se va stabili amplitudinea bolii: intermitentă, uşoară, moderată sau severă, această clasificare fiind importantă pentru instituirea tratamentului.
Prezentarea la medic este necesară:
- în cazul în care se doreşte efectuarea de teste specifice diagnosticării bolii;
- în criza de astm care, netratată, pune viaţa în pericol;
- în cazul în care trebuie suplimentate dozele de medicamente pentru tratarea afecţiunii sau pentru modificarea schemei de tratament;
- atunci când pacientul doreşte să înceapă tratamentul pentru diverse alergii. (8)
Cum se pune în general diagnosticul?
După cum a fost precizat şi în secţiunea precedentă, stabilirea diagnosticului se va realiza urmărindu-se următorii paşi: culegerea de informaţii legate de boală efectuarea examenului clinic general şi realizarea de teste funcţionale.
În privinţa istoricului familial şi medical al pacientului, specialistul se poate arăta interesat în discuţia cu acesta de:
- momentul în care apar simptomele (diverse perioade ale anului, anumite locuri, în urma efortului fizic);
- agravarea acestora pe parcursul nopţii sau la primele ore ale dimineţii;
- agenţii declanşatori ai simptomelor sau ai crizelor de astm;
- alte boli ale căror simptome ar putea interfera cu simptomele din astm.
Examenul fizic al pacientului va urmări: evaluarea aparatului respirator şi identificarea anumitor semne de astm sau de alte alergii - wheezing, inflamarea căilor respiratorii sau diferite boli alergice.
Testele respiratorii funcţionale importante pentru diagnostic sunt:
- spirometria: urmăreşte nivelul activităţii pulmonare (cât aer poate fi inhalat şi ce procent din acesta se elimină); poate fi suplimentat cu administrarea diverselor substanţe sau medicamente pentru a observa anumite îmbunătăţiri ale funcţiei acestora;
- testul de bronhoconstricţie (administrarea de substanţe pentru a observa sensibilitatea căilor aeriene);
Alături de acestea, medicul mai poate dispune şi realizarea altor investigaţii:
- teste pentru diverse alergii;
- teste prin intermediul cărora se urmăreşte realizarea diagnosticului diferenţial cu: boala de reflux gastroesofagian, disfuncţia corzilor vocale, apneea de somn;
- radiografie pulmonară;
- electrocardiogramă (depistarea posibilelor aritmii);
- hemoleucogramă (uneori valoarea eozinofilelor poate fi mai mare de 4%);
- IgE total (valori mai mari de 100 UI);
- oximetrie;
- tomografie computerizată/CT (identificarea eventualelor complicaţii);
- procentul de oxid nitric eliminat.
Diagnosticul în cazul copiilor cu vârsta până în 5 ani este destul de dificil, pentru că există alte boli ale căror simptome se suprapun peste cele din astmul bronşic. Simptomele astmului apar până la vârsta de 5 ani. După 6 ani, copilul care nu are astm îşi va recăpăta starea de sănătate şi normalitatea căilor aeriene. Din cauza posibilelor dificultăţii de colaborare dintre medic şi copiii până în 5 ani, testele funcţiei pulmonare sunt dificil de efectuat înaintea acestei vârste.
În situaţia în care apare suspiciunea de astm bronşic, medicul poate prescrie tratament antiasmatic pentru 4-6 săptămâni, iar dacă evoluţia stării de sănătate este bună, atunci se poate considera că acel copil suferă de astm şi că tratamentul trebuie continuat. (1,3,5,8)
Ce trebuie să ştii despre tratament?
Astmul bronşic este o afecţiune ce nu poate fi tratată, însă simptomele pot fi ţinute sub control. Controlul bolii presupune:
- prevenirea simptomelor neplăcute sau cronice (tuse exagerată, senzaţie de sufocare);
- reducerea necesităţii de urmare a unui tratament pentru ameliorarea simptomelor;
- menţinerea în parametri normali a funcţiei pulmonare;
- menţinerea nivelului de activitate şi a unui somn odihnitor;
- prevenirea crizelor de astm.
Există două categorii de medicamente: cele care se administrează pentru controlul de lungă durată a bolii (reducerea inflamaţiei căilor aeriene şi prevenirea crizelor) şi cele care trebuie administrate în criza de astm. Tipul de tratament depinde de stadiul bolii, iar ajustarea dozelor este necesară la: copii, femei gravide şi cei care îndeplinesc diverse activităţi fizice.
Dintre medicamentele care se administrează pentru controlul astmului bronşic se pot menţiona:
- corticosteroizi inhalabili (în astmul sever se vor administra soluţii pe bază de corticosteroizi sau corticosteroizi sub formă de comprimate): fluticazonă, budesonidă, mometazonă;
- cromolin inhalabil sau nedocromil pentru prevenirea inflamaţiei;
- omalizumab: este un medicament a cărui acţiune presupune inhibarea anticorpilor de tip IgE, implicaţi în declanşarea bolii;
- β2-agonişti inhalabili cu acţiune lentă ce ajută la deschiderea căilor aeriene: salmeterol, formoterol;
- inhibitori de leucotriene pentru blocarea reacţiilor ce produc inflamaţia: montelukast, zafirlukast, zileuton;
- teofilină: deschiderea căilor respiratorii.
În crizele de astm se vor administra: β2-agonişti inhalabili, cu acţiune rapidă, pentru deschiderea căilor respiratorii (albuterol, levalbuterol, pirbuterol), corticosteroizi (injectabili sau oral) şi anticolinergice (ipratropriu).
În ultimul timp se apelează din ce în ce mai mult la imunoterapie. Metoda presupune injectarea de alergeni în cantităţi crescute sau administrarea de comprimate cu substanţe alergene, sublingual, cu câteva luni înainte de începerea sezonului în care simptomele se pot accentua. Este contraindicată în astmul sever sau în cel necontrolat. Dezavantajul imunoterapiei este acela că numai câteva alergii pot fi tratate apelând la ea.
Se consideră că astmul este ţinut sub control dacă:
- simptomele nu durează mai mult de 2 săptămâni, iar acestea nu trezesc pacientul din somn pentru mai mult de 1-2 nopţi pe parcursul unei luni;
- activitatea de zi cu zi nu este afectată;
- nu este necesară administrarea pentru mai mult de 2 ori pe săptămână a medicamentelor utilizate în prevenirea crizei de astm;
- maximum o criză de astm pe an;
- peak expiratory flow (volumul de aer ce poate fi scos din plămâni) nu coboară sub 80%.
Se consideră urgenţă medicală atunci când:
- medicaţia nu ajută la dispariţia sau ameliorarea crizei de astm;
- wheezing-ul, tusea şi presiunea toracică devin severe şi constante;
- peak-expiratory flow (PEF) este la jumătate din maximul realizat;
- apar tulburări de mişcare sau de vorbire odată cu diminuarea respiraţiei sau se produce cianoza (albăstrirea) buzelor şi a unghiilor. (1,2,4,6)
Dietă şi mod de viaţă
Apariţia astmului bronşic nu poate fi prevenită, însă se poate face prevenţia simptomelor prin:
- documentarea despre boală;
- urmărirea planului de tratament;
- evitarea factorilor declanşatori;
- ţinerea unei evidenţe a simptomelor şi controlul acestora;
- efectuarea de vizite regulate la medic.
Cu toate că poate fi un factor declanşator, activitatea fizică nu trebuie întreruptă, ci trebuie discutat cu medicul despre tratamentul necesar susţinerii acesteia. Există şi anumite sporturi care nu determină tulburări severe de respiraţie precum: volei, gimnastică, baseball, golf, înot, ciclismul recreaţional. Ameliorarea simptomelor în cazul efectuării unui efort fizic poate fi realizată prin: încălzire uşoară timp de 15 minute înaintea începerii activităţii, acoperirea gurii şi a nasului cu o eşarfă sau fular, respiraţia pe nas în cursul unei efort fizic.
În privinţa dietei, există anumite alimente care pot ajuta la menţinerea sub control a astmului bronşic:
- fructele şi legumele: au proprietăţi antiinflamatoare şi conţin antioxidanţi;
- uleiul de peşte: pentru conţinutul în acizi graşi (omega 3);
- merele: proprietăţi antiinflamatoare şi antihistaminice; conţin antioxidanţi;
- produse cu un conţinut crescut de vitamina C: verdeţuri, ardei gras, broccoli, conopidă, kiwi, portocale, căpşuni (proprietăţi antioxidante şi antiinflamatoare).
De asemenea, trebuie amintite anumite produse alimentare cu potenţial alergen al căror consum ar trebui diminuat sau evitat de bolnavii astmatici:
- lactatele;
- ouăle;
- nucile şi arahidele;
- seminţele;
- soia;
- alimente care au ca aditivi: sulfiţi, tartrazină, glutamat monosodic, aspratam;
- salicilaţii: cafeaua, ceaiul, ierburi sau condimente uscate. (1,3,9,10)
De reținut!
- astmul este o boală cronică ce se caracterizează prin inflamarea mucoasei bronşice şi prin creşterea secreţiei de mucus, fapt ce conduce la diminuarea fluxului aerian;
- poate debuta la orice vârstă, dar, mai frecvent, simptomele apar în copilărie;
- cauzele sunt încă necunoscute, dar se consideră că există o interacţiune între factorii ereditari şi cei de mediu (substanţe alergene);
- principalele manifestări clinice sunt: tuse, wheezing (respiraţie şuierătoare), constricţie toracică, senzaţie de sufocare;
- specialiştii care se ocupă de diagnosticul şi tratarea astmului bronşic sunt medicul alergolog şi medicul pneumolog;
- testele de evaluare a funcţiei respiratorii sunt specifice pentru stabilirea diagnosticului de astm bronşic;
- tratamentul nu vindecă boala, dar ameliorează simptomele;
- activitatea fizică nu trebuie evitată, iar în privinţa dietei se recomandă alimente cu proprietăţi antiinflamatoare, antihistaminice şi bogate în antioxidanţi
Pe lângă antihistaminicele disponibile în farmacii, plantele medicinale folosite în fitoterapie antialergică au multe de oferit. Și merită să ali cum te pot ajuta, fie că este vorba despre alergie sau astm bronșic. ...
[2] Asthma - https://www.nhs.uk/conditions/Asthma/Pages/Introduction.aspx
[3] Asthma - https://acaai.org/asthma
[4] Asthma - https://www.aafa.org/display.cfm?id=8
[5] Asthma - https://www.lung.org/lung-disease/asthma/?referrer=https://www.google.ro/
[6] Asthma - https://www.aaaai.org/conditions-and-treatments/asthma.aspx
[7] Asthma - https://www.who.int/topics/asthma/en/
[8] Asthma - https://emedicine.medscape.com/article/296301-overview
[9] 5 Foods and Suppliments for Better Asthma Control - https://www.asthma.org.au/Publications/tabid/62/Publications/294/5-Foods-and-Supplements-for-Better-Asthma-Control.aspx
[10] Knowledge bank – Food - https://www.asthma.org.uk/knowledge-bank-food
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!
- Bronsita spastica? rinita alergica sau astm?
- Sufar de astm ajutati-ma..18 ani..va rog daca ma puteti ajuta
- Astmul la copii se vindeca la maturitate?
- Alergie sau astm bronsic?
- Astm bronsic alergic
- Astm bronsic
- Astm bronsic
- Concor si Singulair
- Tratament astm si sarcina
- Astm bronsic - recomandari