Prolapsul vaginal
©
Autor: Dr. Stiuriuc Simona
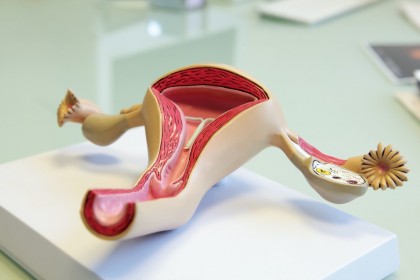
Reteaua de muschi, ligamente si tegument din jurul vaginului unei femei actioneaza ca o structura complexa de sustinere a organelor pelvine si a tesuturilor. Aceasta retea cuprinde tegumentele si muschii peretilor vaginali (tesuturi care formeaza fascia). Diferitele componente ale acestui sistem de sustinere se pot eventual slabi sau rupe, determinand o conditie patologica denumita prolaps vaginal.
Prolapsul vaginal are simptome ce afecteaza de obicei functia sexuala, dar si functiile corpului, precum mictiunea si defecatia. Presiunea pelvina si disconfortul sunt de asemenea simptome frecvente.
Forme de prolaps vaginal
Rectocelul (prolapsul rectului in vagin): acest tip de prolaps vaginal implica o cadere a portiunii posterioare a vaginului (fascia rectovaginala). Cand acest perete slabeste, peretele rectal impinge impotriva peretelui vaginal formand o protruzie, care poate fi observata mai ales in cadrul miscarilor intestinale.Cistocelul (prolapsul vezicii urinare): poate apare cand peretele din fata a vaginului (fascia pubovaginala) prolabeaza. Ca rezultat vezica urinara poate cadea in vagin alaturi de uretra. Un prolaps uretral este denumit uretrocel. Cand vezica si uretra prolabeaza, conditia este cunoscuta drept cistouretrocel. Incontinenta urinara (pierderea de urina in timpul stranutului, efortului fizic) este un simptom comun al conditiei.
Enterocelul (hernierea intestinului subtire): slabirea sustinerii superioare vaginale poate duce la acest tip de prolaps vaginal. Aceasta conditie apare mai ales dupa o histerectomie. Un enterocel apare cand peretii anterior si posterior ai vaginului se separa, permitand impingerea intestinelor impotriva tesuturilor vaginale.
Prolapsul uterin: implica slabirea unui grup de ligament denumit uterosacral, ducand la caderea uterului si slabirea peretilor anterior si posterior vaginali.
Prolapsul cupolei vaginale: acest tip de prolaps poate apare dupa o histerectomie care implica inlaturarea uterului. Deoarece uterul reprezinta sustinerea partii superioare a vaginului, aceasta conditie este frecventa dupa o histerectomie, in care 10% dintre femei vor dezvolta prolapsul. In acest tip de prolaps, partea de sus a vaginului cade treptat spre orificiul vaginal ducand si la slabirea peretilor vaginali. Este de obicei acompaniat de un enterocel.
Aproximativ 30-40% dintre femei dezvolta un grad de prolaps vaginal pe parcursul vietii, de obicei in timpul menopauzei, a nasterii naturale sau a unei histerectomii. Cele mai multe femei care dezvolta simptome de prolaps vaginal nu se adreseaza medicului datorita sentimentului de rusine sau din alte motive. Unele femei care dezvolta prolaps vaginal nu prezinta simptome.
Cauze si factori de risc pentru prolapsul vaginal
Viscerele pelvine (vaginul si tesuturile, organele invecinate) sunt sustinute in principal de un aparat complex de muschi. Aceasta retea de muschi, care este localizata inferior de aceste organe, este denumita levator ani (sau muschii ridicatori anali). Ligamentele pelvine stabilizeaza structura musculara. Cand diferite parti ale acestei sustineri sunt slabite, vaginul si organele vecine pot pierde o parte sau toata sustinerea care le mentine in localizarea anatomica. Aceasta conditie este denumita relaxarea planseului pelvin. Prolapsul vaginal apare cand structurile de sustinere a greutatii sau de stabilizare care mentin vaginul se slabesc sau deterioreaza, ducand la instabilitatea sustinerii rectului, vezicii urinare, a uterului, uretrei, a intestinului subtire sau o combinatie.Factorii comuni care pot duce la un prolaps vaginal cuprind urmatorii:
Nasterea (mai ales nasterile multiple):Nasterea este stresanta pentru tesuturi, muschi si ligamentele din si in jurul vaginului. Travaliile lungi, laborioase si nou-nascutii macrosomi sunt in mod special stresante pentru aceste structuri. Nasterea este factorul de risc cel mai frecvent asociat cu cistocelul, in care vezica urinara prolabeaza in vagin. Acesta este de obicei acompaniat de un uretrocel, in care uretra cade si prolabeaza. Cele doua organe impreuna formeaza un cistouretrocel.
Menopauza:
Estrogenul este un hormon care ajuta la pastrarea muschilor si a tesuturilor de sustinere pelvina, puternica. Dupa menopauza nivelul de estrogen scade ducand la slabirea acestor structuri.
Histerectomia:
Uterul este o parte importanta a sustinerii partii superioare a vaginului. O histerectomie implica inlaturarea uterului, fara uter vaginul va cadea treptat spre orificiul vaginal. Aceasta conditie este denumita prolaps de cupola vaginala. Pe masura ce vaginul cade, sunt presate si alte ligamente. Histerectomia este asociata si cu enterocelul in care intestinul subtire herniaza langa vagin.
Alti factori de risc ai prolapsului vaginal:
- varsta inaintata
- obezitatea
- disfunctia nervilor si a tesuturilor
- anomaliile tesutului conjunctiv
- activitatea fizica intensa
- interventiile chirurgicale pelvine.
Semne si simptome
Prolapsul vaginal are simptome ce depind de tipul de prolaps prezent. Cel mai comun simptom al tuturor tipurilor de prolaps vaginal este senzatia localizarii anormale a organelor fata de vagin. Unele femei descriu senzatia drept „ceva care cade“ sau ca o senzatie de tragere. Aceasta poate implica o protruzie sau presiunea dezvoltata in zona. In general, cu cat prolapsul este mai avansat, cu atat simptomele sunt mai severe.Simptome generale ale tuturor tipurilor de prolaps vaginal:
- presiune in vagin sau pelvis
- dispareunie (act sexual dureros)
- un ganglion aflat in orificiul extern al vaginului
- o diminuare a presiunii sau durerii cand femeia se aseaza
- infectii recurente ale tractului urinar.
Simptome specifice anumitor tipuri de prolaps vaginal:
- Dificultatea golirii intestinale: Poate indica un enterocel, un prolaps de cupola vaginala sau un uter prolabat. O femeie constipata sau cu o defecatie dificila poate descoperi ca presiunea digitala prin interiorul vaginului asupra peretelui posterior al acestuia o va ajuta sa-si evacueze intestinul complet.
- Dificultatea golirii vezicii: Poate indica un cistocel, uretrocel, enterocel, prolapse de cupola vaginala sau uter prolabat.
- Constipatia: Este cel mai frecvent simptom al unui rectocel.
- Incontinenta urinara de stres: Este un simptom comun pentru cistocel.
- Durere care se accentueaza in timpul perioadelor lungi in ortostatism: Poate indica un enterocel, un prolaps de cupola vaginala sau un prolaps uterin.
- Protruzia tesutului in peretele posterior vaginal: Este un simptom frecvent al rectocelului.
- Protruzia tesutului in peretele anterior vaginal: Este frecvent in cistocel sau uretrocel.
- Orificiu vaginal larg: Este un simptom comun de prolaps de cupola vaginala.
Unele femei care dezvolta prolaps vaginal pot sa nu acuze simptome.
Orice femeie care acuza simptomatologie care poate indica un prolaps vaginal trebuie sa se prezinte la medic. Un prolaps vaginal este rar o conditie amenintatoare de viata. Totusi, cele mai multe cazuri progreseaza si se agraveaza treptat, putand fi corectate prin tehnici chirurgicale. De aceea este recomandata evaluarea medicala pentru a preveni simptomele problematice si complicatiile cauzate de slabirea musculaturii vaginului.
Diagnostic
In general, modul cel mai sigur in care medicul poate pune diagnosticul de prolaps vaginal implica istoricul medical si examenul fizic al femeii, pentru a determina extinderea si tipul de prolaps precum si terapeutica. In timpul examenului fizic, femeia trebuie sa adopte anumite pozitii in ortostatism si clinostatism, precum si sa-si contracte muschii pelvini (act similar defecatiei) pentru ca tesuturile prolabate sa devina evidente.Unele tipuri de prolaps vaginal, precum cistocelul sau rectocelul, sunt mai usor identificabile in timpul examinarii decat alte tipuri precum prolapsul de cupola vaginala sau un enterocel.
Urmatoarele teste sunt folosite de catre medici pentru a evalua o pacienta cu prolaps vaginal extins. Cum multe dintre aceste paciente prezinta incontinenta urinara, aceste teste pot evalua si anatomia si functia planseului pelvin.
Testul Q-tip
In acest test diagnostic, medicul insera un aplicator mic din bumbac, lubrificat cu un gel anestezic in uretra femeii, cerand apoi acesteia sa-si contracte abdomenul. Daca aplicatorul se ridica cu peste 30 de grade ca rezultat, inseamna ca gitul uretrei cade in timpul contractiei, fiind un factor predictiv pentru succesul chirurgiei anti-incontinenta.Testul functiei vezicale
Acesta implica o procedura diagnostica denumita urodinamica. Testeaza capacitatea vezicii urinare de a depozita urina si de a urina. Primul pas al testului este denumit uroflowmetrie, care implica masurarea cantitatii si a fortei jetului urinar. Al doilea pas este denumit cistometrograma. In acesta se insera un cateter in vezica, aceasta este apoi umpluta cu apa sterila. Volumul la care pacienta simte urgenta si plenitudine sunt inregistrate. Presiunea vezicii si a uretrei sunt masurate iar pacienta este rugata sa tuseasca pentru a favoriza scurgerea de urina cand prolapsul este impins sau redus. Aceasta este o informatie clinica importanta care ajuta medicul in selectarea tipului corect de interventie chirurgicala.Contractia planseului pelvin
In timpul examenului pelvin, medicul testeaza contractia muschilor de sustinere vaginala precum si sfincterele. Sunt evaluate si forta muschilor si a ligamentelor care sustin peretii vaginali, uterul, rectul, uretra si vezica urinara. Aceste elemente ajuta medicul in determinarea beneficiilor aduse de efectuarea exercitiilor fizice speciale pentru a reface forta musculara (exercitiile Kegel).Explorare imagistica
Urmatoarele sunt teste imagistice pe care medicul le poate folosi in scopuri diagnostice, daca sunt indicate:Rezonanta magnetica (RMN):
Acest aparat imagistic foloseste un magnet puternic pentru a stimula tesuturile din pelvis si a produce un semnal care este analizat de catre un computer. O imagine 3D a pelvisului este apoi produsa pe ecranul computerului folosind aceste semnale.
Ecografia:
Aceasta foloseste ultrasunetele care sunt reflectate cand fac contact cu structuri relativ dense, cum este tesutul fibros sau peretii vaselor de sange. Aceste unde sonore reflectate sunt apoi convertite in imagini ale structurilor interne investigate. Cu un ecograf medicul poate vizualiza rinichii sau vezica urinara la femeile cu incontinenta urinara sau muschii din jurul anusului la femeile cu incontinenta anala.
Cistouretroscopia:
Un cistoscop, care este un instrument subtire sub forma unui tub, este lubrificat cu un gel anestezic si inserat in uretra. Capatul acestuia are o mica camera care produce imagini pe un ecran de televizor. Aceasta procedura este importanta mai ales pentru femeile care au simptome de urgenta urinara, frecventa, durere vezicala sau sange in urina. Poate fi efectuata in ambulator folosind anestezie locala.
Tratament
Cele mai multe cazuri de prolaps vaginal se agraveaza treptat si pot fi corectate total doar prin interventie chirurgicala. Totusi, tipul de tratament adecvat pentru a trata prolapsul vaginal depinde de factori precum cauza si severitatea prolapsului, daca femeia este sau nu activa sexual si de preferinta acesteia. Optiunile non-chirurgicale pot fi adecvate pentru pacientele care nu sunt active sexual, nu pot suferi operatii din motive medicale sau acuza putine sau niciun simptom asociat conditiei. Corectia chirurgicala este tratamentul indicat majoritatii femeilor active sexual care dezvolta prolaps vaginal, deoarece procedura este de obicei eficienta.Tratamentul medical
Multe femei cu prolaps vaginal pot beneficia de terapia de suplimentare estrogenica. Estrogenul ajuta la intarirea si mentinerea musculaturii vaginale. Ca si in terapia hormonala pentru alte indicatii, beneficiile si riscurile terapiei cu estrogen trebuie evaluate pentru fiecare pacienta. Aceasta poate fi contraindicata in cazul prezentei tulburarilor de coagulare si al atacurilor cerebrale, mai ales la femeile in postmenopauza. Corpul femeii se opreste in mod natural in menopauza din producerea estrogenului, astfel muschii vaginului pot slabi.In cazurile usoare de prolaps vaginal estrogenul poate fi prescris in incercarea de a inversa procesul. Pentru cazurile mai severe inlocuirea estrogenului poate fi folosita alaturi de alte terapii.
Terapia chirurgicala
O slabiciune generalizata a musculaturii vaginale si a ligamentelor este mult mai frecventa decit sunt defectele izolate. Daca o pacienta dezvolta simptome ale unui tip de prolaps vaginal, probabil va dezvolta si celelalte tipuri de prolaps. De accea este necesar un examen fizic pentru ca medicul sa clarifice pasii chirurgicali necesari pentru a corecta complet conditia.Laparoscopia este o procedura chirurgicala minim invaziva care implica folosirea unor instrumente subtiri si a unor sisteme video. Astazi aceasta devine mai acceptata in securizarea cupolei vaginale dupa o histerectomie si in corectarea unor tipuri de prolaps vaginal cum este enterocelul sau prolapsul uterin.
Prolapsul cupolei vaginale: este un defect al partii superioare a vaginului, astfel necesita un abord chirurgical vaginal sau abdominal. Corectia chirurgicala implica o tehnica denumita suspendarea cupolei vaginale, in care medicul ataseaza vaginul la tesuturile puternice ale pelvisului sau la sacrum, localizat la baza coloanei.
Uterul prolabat: pentru femeile in postmenopauza sau care nu mai doresc copii, un uter prolabat este corectat printr-o histerectomie. Cel mai comun abord este prin vagin.
Cistocelul si rectocelul: acestea sunt corectate prin vagin. Tipic chirurgul face o incizie in peretele vaginal si impinge in sus organul, securizandu-l apoi. Orice tesut in exces este inlaturat, iar peretele vaginal inchis. Medicul poate folosi o procedura chirurgicala denumita suspendarea vezicii urinare laparoscopica sau procedura Burch modificata, pentru a corecta cistocelul. Daca este prezenta incontinenta urinara, poate fi necesara suspendarea gatului uretrei.
Femeile care sufera interventii chirurgicale pentru prolaps vaginal vor fi internate pentru 2-4 zile in functie de tipul si de extiderea operatiei. Dupa interventie, acestea sunt sfatuite sa nu ridice greutati pentru 6-9 saptamani.
Alte terapii
Terapia fizica cum este stimularea electrica si biofeedback-ul pot fi folosite pentru a ajuta la intarirea muschilor pelvini.Stimularea electrica:
Medicul poate aplica pe anumiti muschi vaginali sau pelvini o sonda, legata la un dispozitiv care masoara si elibereaza curenti electrici de voltaj redus care contracta muschii. Aceste contractii ajuta la intarirea muschilor. O forma mai putin invaziva de stimulare electrica este disponibila de tipul unor curenti magnetici care stimuleaza nervii muschilor pelvini din exteriorul corpului.
Biofeedback-ul:
Un sensor este folosit pentru a monitoriza activitatea musculara din vagin si pelvis. Medicul poate recomanda exercitii pentru intarirea acestora. In unele cazuri aceste exercitii pot ajuta la intarirea muschilor indeajuns pentru a ameliora unele simptome ale prolapsului. Senzorul poate monitoriza contractiile in timpul exercitiilor si determina daca muschii tintiti beneficiaza de pe urma exercitiilor.
Ingrijirea la domiciliu
Tratamentele care pot fi efectuate acasa cuprind unul sau o combinatie dintre urmatoarele:Modificarea activitatii:
Daca prolapsul vaginal determina simptome minore sau deloc, medicul poate recomanda modificarea activitatii cum este evitarea ridicarii greutatilor sau contractia abdomenului (defecatiile dificile).
Pesarele vaginale:
Un pesar este un dispozitiv mic din vinil care este plasat in vagin pentru sustinere. Acestea se gasesc in cateva modele. Aceasta optiune terapeutica nonchirurgicala poate fi cea mai indicata pentru pacientele care nu sunt active sexual, nu pot suferi o operatie dar au nevoie de o optiune temporara nonchirurgicala pana la efectuarea interventiei. Aici intra cazul femeilor insarcinate sau cu o stare generala grava.
Pesarele trebuie inlaturate si spalate la interval regulate pentru a preveni infectia. Unele pesare sunt modelate sa permita femeii efectuarea acestei toalete, pe cand alte tipuri necesita interventia unui medic. Crema cu estrogen este folosita de obicei alaturi de pesar pentru a preveni infectia si eroziunea peretelui vaginal. Unele femei gasesc inconfortabile pesarele sau acestea pot cadea foarte usor.
Exercitiile Kegel:
Acestea sunt exercitii fizice folosite pentru a intari muschii planseului pelvin. Ele trebuie folosite pentru a trata cazurile moderat-usoare de prolaps vaginal sau pentru a suplimenta alte tratamente.
Din Biblioteca medicală vă mai recomandăm:
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Dupa o viata sexuala de 2 luni, n-am sangerat niciodata :( de ce?
- Muschii vaginali
- Ajutor!!A întreținut relații sexuale cu alti?
- Este adevarat ca vaginul isi ia forma primului penis care intra acolo?
- Vagin prea larg sau alta problema?
- Dupa ejaculare sperma se scurge din vagin. este normal?
- Imi e frica sa merg la doctor.. mi-au iesit negii in zona vaginului
- Alergie la flora vaginala
- Polip vaginal + rana pe col