Limfedemul
©
Autor: Dr. Stiuriuc Simona
Limfedemul poate fi:
- primar prin hipoplazie limfatica
- secundar prin obstructia sau ruperea vaselor limfatice.
Limfedemul primar este evident, iar diagnosticul se bazeaza pe edemul caracteristic al tesutului moale. Diagnosticul limfedemului secundar este evident dupa examinarea fizica. Testele aditionale sunt indicate cand este suspectat limfedemul secundar. Computer tomograful si rezonanta magnetica pot identifica locurile obstructiei limfatice, limfoscintigrafia cu radionuclid poate identifica hipoplazia limfatica sau fluxul limfatic ingreunat. Progresia afectiunii este cuantificata prin masurarea circumferintei membrului, masurarea volumului de apa dizlocat de catre membrul imersat sau folosirea tonometriei pielii si tesutului moale.
Tratamentul limfedemului primar include reducerea chirurgicala a tesutului moale si reconstructia membrului. Tratamentul limfedemului secundar include tratarea cauzei. Se pot folosi cateva strategii pentru mobilizarea fluidului-terapia decongestionanta. Acestea includ drenajul limfatic manual, bandaje care sa determine o anumita presiune in membru, exercitii fizice si masajul membrului, incluzand compresia pneumatica intermitenta.
Masurile preventive includ evitarea caldurii, efectuarea de exercitii viguroase si aplicarea de bandaje compresive pe membrul afectat. Ingrijirea unghiilor si a pielii necesita atentie speciala, vaccinarea, flebotomia si cateterizarea intravenoasa in membrul afectat trebuie evitate. Celulita si limfangita sunt tratate cu antibiotice care sunt eficiente impotriva organismelor gram-pozitive.
Prognosticul persoanelor cu limfedem depinde de cronicitatea sa, complicatiile care rezulta si boala de baza care determina limfedemul. Dezvoltarea angiosarcomului in cadrul limfedemului reprezinta cea mai serioasa complicatie a limfedemului secundar. Rata de supravietuire dupa tratament este de 24 de luni. Rata de supravietuire la 5 ani este de 10 %. Alte complicatii care cresc morbiditatea sunt dezvoltarea celulitei recurente, infectiile bacteriene sau fungice si limfangioadenita.
Patogenie
Fiziologia sistemului limfatic
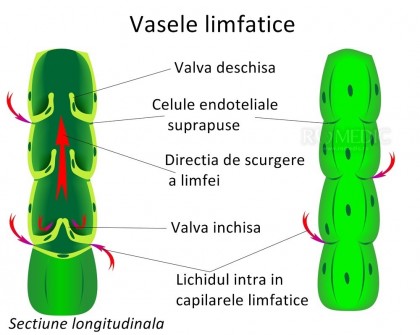
Functia normala a limfaticelor este de a reintoarce proteine, lipide si apa de la interstitiu in spatiul intravascular. 40-50% dintre proteinele serice sunt transportate prin aceasta ruta in fiecare zi. Presiunea hidrostatica ridicata din capilarele arteriale forteaza fluidul bogat in proteine sa treaca in interstitiu, rezultand cresterea presiunii oncotice.Fluidul interstitial normal contribuie la hranirea tesuturilor. Aproximativ 90% din acesta se intoarce la circulatie via capilarele venoase. Restul de 10% este compus din proteine cu molecula mare si apa acestora asociata prin forta oncotica, care sunt prea mari pentru a trece prin capilarele venoase inapoi in circulatie. Rezultatul este colectarea lor in capilarele limfatice unde presiunea este tipic subatmosferica si se pot acumula cantitati mari de proteine si apa. Apoi proteinele migreaza precum limfa prin numeroasele filtre limfatice din noduli si reintra in final in circulatia venoasa.
La persoanele bolanve, capacitatea de transport a limfei este redusa, determinand depasirea de catre fluidul interstitial a ratei de reintoarcere limfatica si stagnarea proteinelor cu greutate moleculara mare in interstitiu. Fenomenul apare de obicei dupa reducerea cu 80% a intoarcerii limfatice. Rezultatul, comparat cu alte forme de edem care prezinta concentratii mari de proteine este un limfedem cu o concentratie de proteine de 1,0-5,5 g/mL. Aceasta presiune oncotica atrage acumularea de apa aditionala.
Fiziopatologia acumularii de limfa
Acumularea masiva de lichid interstitial conduce la dilatatia tractelor limfatice ramase functionale si incompetenta valvulara care determina scurgerea din tesutul subcutanat in plexul dermal. Vasele limfatice se fibrozeaza, iar trombi fibrinoizi se aduna in lumenul lor obliterind majoritatea canalelor limfatice ramase. Se pot forma sunturi limfatice spontane. Nodulii limfatici se micsoreaza si devin duri, pierzindu-si arhitectura normala.Interstitiul, proteinele si fluidul acumulat initiaza o reactie inflamatorie. Creste activitatea macrofagelor cu distrugerea fibrelor elastice si producerea de tesut fibros. Fibroblastele migreaza in interstitiu si depoziteaza colagen. Rezultatul este transformarea edemului initial pufos in unul maro, dur.
Limfedemul primar si secundar
Limfedemul este cauzat de sistemul limfatic compromis care impiedica sau diminua intoarcerea limfei. In limfedemul primar insuficienta este determinata de hipoplazia sau aplazia limfaticelor periferice sau de catre incompetenta valvulara. In limfedemul secundar drenajul limfatic este tulburat de un blocaj cistigat in nodulii limfatici sau prin ruperea limfaticelor locale prin atacurile recurente de limfangita, neoplasme, obezitate sau interventii chirurgicale. Indiferent de cauza rezultatul este insuficienta drenajului limfei, cu edem interstitial si cresterea in volum a zonei afectate.Limfedemul cronic
Limfedemul cronic determina fisurarea si infectarea epidermului, permitind bacteriilor sa intre si sa colonizeze locul. Prin limfedem cronic apare elefantiazisul verucos.O teorie propune ca limfedemul cronic modifica proteinele din limfa din zonele afectate. Au fost raportate scadere in nivelul de alfa-globuline si cresterea fractiei albumina-globulina. Modificarile proteinelor si rezultatulo acestora-incetinirea transportului la tesutul limfoid, au fost sugerate pentru a juca rolul in diminuarea supravegherii imune si prevenirea detectiei precoce a antigenelor tumorale specifice. Episoadele repetate de ulcerare si vindecare pot stimula proliferarea keratinocitelor si transformarea neoplazica.
Cauze si factori de risc
Limfedemul poate fi clasificat in cel primar si el secundar, in functie de etiologie.Limfedem primar
Limfedemul primar este impartit in trei subforme:- limfedemul congenital
- limfedemul praecox
- limfedemul tarda.
Edemul congenital reprezinta toate formele care sunt clinic evidente la nastere si numara 10-25% din cazurile de limfedem primar. Femeile sunt afectate mai frecvent decit barbatii, iar extremitatile inferioare sunt implicate de 3 ori mai frecvent decat cele superioare. Doua treimi prezinta limfedem bilateral, iar aceasta forma se poate ameliora spontan cu inaintarea in varsta.
Limfedemul praecox este cea mai intilnita forma de limfedem primar. Prin definitie devine evident clinic dupa nastere si inainte de 35 de ani. Aceasta conditie numara peste 65-80% dintre toate limfedemele primare si debuteaza dupa pubertate. Femeile sunt afectate de 4 ori mai mult decat barbatii. Peste 70% din cazuri este bilateral, extremitatea inferioara stanga fiind implicata mai frecvent decat cea dreapta.
Limfedemul tarda, cunoscut si ca boala Meige nu devine evident clinic pana la virsta de 35 de ani. Este cea mai rara forma de limfedem si numara doar 10% dintre cazuri.
Limfedem secundar
Limfedemul secundar reprezinta o disfunctie castigata a limfaticelor normale. Acesta are o cauza identificabila care distruge nodulii limfatici regionali si canalele limfatice. In lume cea mai comuna cauza este filarioza - infestarea directa a nodulilor limfatici cu parazitul Wuchereria bancrofti. Alte cauza reprezinta:- ligaturarea venoasa
- chirurgia vasculara periferica
- lipectomia
- arsurile
- excizia escarelor postarsuri
- muscaturile de insecte.
In tarile dezvoltate cauza cea mai frecventa a limedemului secundar este neopasmul si tratamentul citostatic. Poate rezulta prin obstructia din cancerul metastatic sau secundar disectiei si exciziei nodulilor limfatici. Desi nodulii se regenereaza dupa disectie, in cadrul radioterapiei locale riscul de limfedem creste datorita fibrosclerozarii tesutului. Cea mai afectata zona este cea axilara dupa mastectomie.
Obezitatea morbida determina frecvent blocarea intoarcerii limfatice, limfedemul se asociaza cu trauma, insuficienta cardiaca congestiva, hipertensiunea portala si presiunea extrinseca.
Semne si simptome
Anamneza.
Pacientii raporteaza frecvent cresterea in volum a unei extremitati inainte de limfedem. 8% dintre pacienti se prezinta cu implicarea extremitatii inferioare, desi extremitatile superioare, fata, organele genitale si trunchiul pot de asemenea fi implicate. Istoricul confirma implicarea unei extremitati distale initial, cu implicarea secundara a zonelor proximale. Pacientii cu limfedem raporteaza adesea tumefierea fara durere si greutatea piciorului.Febra, celulita si slabiciunea generala pot fi prezente. Pacientii pot prezenta un istoric de episoade recurente de celulita, limfangita, fisurare, ulcerare sau modificari verucoase. Creste prevalenta de infectii bacteriene si fungice.
Limfedemul primar.
In limfedemul primar, pacientii prezinta un defect congenital al sistemului limfatic, de aceea istoricul instalarii este specific tipului de limfedem. Este frecventa asociarea limfedemului primar cu alte anomalii si defecte genetice, cum ar fi:
- sindromul unghiilor galbene
- sindromul Turner
- sindromul Noonan
- xantomatoxa
- hemangioamele
- neurofibromatoza tip 1
- sindromul Klinefelter
- absenta congenitala a unghiilor
- trisomia 21, 13 si 18.
O boala rara congenitala este sindromul limfedem-dischitiazis, caracterizata de prezenta unei extrapleoape (dischitiazis) si tumefierea bratelor si picioarelor-limfedemul. Tumefierea picioarelor, mai ales sub genunchi si iritatia ochiului sunt frecvente la parsoanele cu aceasta afectiune. Se intalnesc si chisturi spinale (epidurale) cu sau fara alte anormalitati ale coloanemi spinale. Sindromul dischitiazis-limfedem este mostenit ca o boala autosomal dominanta datorita mutatiei unei gene-FOX2.
Limfedemul secundar.
In aceste cazuri, istoricul asociat trebuie sa fie mai evident, bazat pe etiologia primara. Daca este datorat filariozei istoricul include calatoriile sau domiciliul in zone endemice. Alti pacienti au un istoric de:
- neoplasm care obstructioneaza sistemul limfatic
- episoade recurente de celulita si/sau limfangita
- obezitate
- trauma sau limfedem dupa interventie chirurgicala si iradiere.
Examenul fizic.
Primul simptom al limfedemului este tumefierea nedureroasa a zonei afectate, cel mai comun extremitatile distale. Fata, trunchiul si zona genitala pot fi implicate. Largirea razei piciorului apare in timp cu progresia edemului nedureros rezultat prin fibrozarea grasimii subcutanate. Initial sunt afectate extremitatile distale, progresiv urmind cele proximale.Pacientii au eritem in zona afectata si ingrosarea pielii, care apare ca coaja de portocale si edemul lemnos. In edemul cronic se dezvolta elefantiazisdul nostra verucosa - o zona de placi groase, papilomatoase, hiperkeratinizate. Acestea pot fi acoperite de o crusta aderenta care contine un lichid galben cu un miros patrunzator. Fisurarea, ulcerarea, ruperea pielii si limforeea pot interveni in evolutie. Limforeea implica pierderea de lichid galben, clar sau cu striuri colorate. Suprainfectia este frecventa si se manifesta ca impetigo cu cruste galbene.
Evolutia bolii.
Pacientii cu limfedem prezinta in functie de cronicitate, dezvoltarea de angiosarcom (sindromul Stewart-Treves) - cea mai severa complicatie a limfedemului. Rata de supravietuire dupa tratament este de 24 de luni, iar cea la 5 ani este de 10%. Alte complicatii care cresc morbiditatea sunt:- dezvoltarea celulitei recurente
- infectiile bacteriene sau fungice
- limfangioadenita.
Diagnostic
Studii de laborator
- analiza singelui, urinei si a tesutului pentru cazurile de limfedem in care cauza este incerta
- evaluarea functiei hepatice, nivelul de creatinina in cazul unei etiologii rnale sau hepatice suspectate
- anumiti markeri trebuie verificati daca se suspecteaza un neoplasm.
Studii imagistice.
Limfangiografia a fost criteriul standard de evaluare a sistemului limfatic pentru multi ani. S-a aratat ca tehnica determina o reactie inflamatorie a endoteliului canalelor limfatice remanente, conducand la cicatrizarea, atrofia si obliterarea luminala. Limfangiografia a fost inlociuta cu tehnici mai putin invazive si nu mai este folosita.Limfoscintigrafia a inlocuit limfangiografia. Nu promoveaza distructia canalelor limfatice si poate fi utilizata pentru a defini anatomia si functionalitatea, evalua dinamica si fluxul limfei si determina severitatea obstructiei.
Tomografia computerizata si rezonanta magnetica pot efini arhitectura nodulilor limfatici. Au cost foarte crescut si au avantaje putine fata de limfoscintigrafie. Sunt indicate in cazul unor neoplasme suspectate.
Ultrasonografia Doppler este utilizata pentru a evalua fluxul in sistemul venos si limfatic. Prezenta unei tromboze venoase profunde este diagnosticul diferential a tumefierii unei singure extremitati si poate apare concomitent cu limfedemul.
Examenul histologic este indicat daca exista zone de ulceratie si daca limfedemul are un aspect suspicios. Se descopera hiperkeratoza cu zone de parakeratoza, acantozis si edem dermal difuz cu spatii limfatice dilatate. In limfedemul cronic se observa fibroza si infiltratul inflamator.
Diagnosticul diferential se face cu urmatoarele afectiuni:
- celulita
- manifestarile dermatologice ale bolii cardiace si ale bolii renale
- erizipelul
- filarioza
- limfangiomul
- mixedemul pretibial
- tromboflebita
- insuficienta venoasa
- tromboza venoasa profunda
- hipoalbuminemia
- lipedemul
- complicatiile postoperative
- chistul Baker
- edemul idiopatic.
Tratament
Scopul terapiei pentru limfedem este de a restabili functia, reducerea suferintei fizice si psihice si prevenirea infectiilor.Terapia medicala
Tratamentul de prima linie este terapia fizica complexa, prin amelioraarea limfedemului in cadrul masajului manual de drenaj limfatic, exercitiile fizice efectuate si masajul artificial pneumatic. Se indica folosirea de ciorapi elastici, bandajarea in straturi multiple sau folosirea de pompe pneumatice. Mentinerea piciorului in pozitie elevata fata de restul corpului este esentiala. Este indicata ingrijirea atenta a pielii si debridarea ulceratiilor pentru a preveni celulita si limfangita.In edemul secundar se trateaza cauza de baza a limfedemului. In cazul limfangitei sau celulitei se opteaza pe terapia antibiotica cu agenti cum ar fi penicilina sau cefalosporinele. Filariaza se trateaza cu dietilcarbamazepina si albendazole. In cazurile asociate cu obezitate se indica scaderea in greutate.
Terapii farmacologice
Terapia cu benzopirone (coumarin, flavonoizi). Acestea sunt un grup de medicamente care sunt eficiente in tratarea limfedemului cand sunt combinate cu terapia fizica complexa. Ajuta la scaderea fluidului edematos in exces, inmoaie piciorul, scad temperatura pielii si scad macrofagele, ducind la proteoliza si reabsorbtie a proteinelor. Terapia cu coumarina asociaza hepatotoxicitate.Retinoizii topici sunt de ajutor in limfedemul cronic. Terapia orala sau topica cu acesti agenti ajuta la normalizarea keratinizarii si scaderea modificarilor fibrotice si inflamatorii. Emolientele topice si keratinoliticele, cum ar fi lactatul de amoniu, ureea si acidul salicilic au fost recomandate pentru a ameliora modificarile epidermale secundare.
Terapia chirurgicala
Aceasta terapie nu este curativa doar paliativa. Sunt eficiente unele proceduri care implica drenajul limfei prin tesutul subcutanat printr-un tub de silicon conectat la o valva de unica directie. Este rar indicata ca tratament initial. Este rezervata cazurilor care nu se amelioreaza cu masuri conservative sau cind extremitatea afectata este foarte deformata si modifica calitatea vietii pacientului. Scopul terapiei chirurgicale este reducerea volumului, ameliorarea functiei, facilitarea terapiei conservative si prevenirea complicatiilor.Procedura Charles consta in excizia radicala a tesutului subcutanat afectat cu grefarea de tesut. Limfangiectomia totala superficiala este o varianta a acestei proceduri, in care se efectueaza dezepitelizarea intregului membru.
Anastomoza veno-limfatica se efectueaza rar in cazuri severe de limfedem cu sistem venos functional. Este eficient doar in cazul limfedemului secundar. Cazurile recalcitrante necesita amputatie.
Din Biblioteca medicală vă mai recomandăm:
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Limfedemul - ce sanse sunt pentru tratare?
- Limfedemul - exista tratament homeopat?
- Limfedem cronic la piciorul drept
- Caut un medic ptr tratarea limfedemului
- Limfedem secundar sau limfangita