Keratoconus
Autor: Păvăloiu Giorgiana
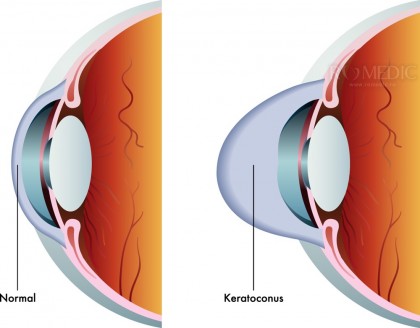
Keratoconusul este o afectiune oculara degenerativa non-inflamatorie determinata de o modificare de forma si de grosime a corneei; de regula se asociaza cu un astigmatism miopic evolutiv.
In keratoconus, corneea devine conica in partea centrala si din ce in mai subtire iar aceasta modificare a structurii corneei duce la tulburari de vedere. Keratoconusul este cea mai frecventa ectazie corneeana; alte ectazii corneene sunt keratoglobul si degenerescenta marginala pellucida.
Pacientii cu keratoconus acuza scaderea acuitatii vizuale, vedere incetosata si fotobie. Keratoconusul este de regula bilateral dar poate fi si unilateral, simetric sau asimetric. Cauza exacta nu a fost insa complet elucidata. Un rol important il au factorii genetici si factorii de mediu.
Incidenta
Incidenta keratoconusului nu se cunoaste cu exactitate, unii autori indica o incidenta anuala de 2 la 100.000 cu o prevalenta de 54,5 la 100.000 (cca 1 la 2.000) insa este posibil ca aceste cifre sa fie mai mari avand in vedere cazurile nediagnosticate [1]. De asemenea, s-a constatat ca este mai frecvent intalnita la asiatici.
Notiuni de anatomie
Corneea este parte a tunicii externe a globului ocular alaturi de sclera; este o structura avasculara, perfect transparenta cu o putere de refractie de 48 de dioptrii. Suprafata anterioara are o forma ovalara (cu un diametru orizontal de cca 11 mm, diametru vertical de cca 10 mm si o raza de curbura de cca 7,5 mm) in timp ce suprafata posterioara este rotunda. Corneea nu are o grosime uniforma, fiind mai groasa la periferie si mai subtire in centru. Histologic, corneea este alcatuita din mai multe straturi; dinspre anterior spre posterior acestea sunt: epiteliul corneean, membrana Bowman, stroma corneeana, membrana Descemet si endoteliul corneean.
Etiopatogeneza
Desi au fost efectuate numeroase studii in aceasta privinta, cauzele si mecanismele care stau la baza acestei afectiuni raman neclare. In aparitia keratoconusului sunt implicati factori genetici, de mediu si celulari; se pare ca unul dintre acesti factori antreneaza disolutia progresiva a membranei Bowman; astfel, epiteliul corneean si stroma corneeana vin in contact direct ceea ce duce la lezarea corneei.
Studiile au aratat de asemenea ca in keratoconus exista o activitate crescuta a proteazelor, enzime implicate in cross-linkul fibrelor de colagen din stroma corneeana si o scadere a inhibitorilor de proteaza. De asemenea, se pare ca scaderea activitatii aldehid-dehidrogenazei este responsabila de o productie crescuta de radicali liberi de oxigen in cornee [2]. De asemenea, studiile efectuate au aratat ca nu exista diferente intre pacientii cu keratoconus si grupul control in ceea ce priveste nivelul seric de citokine inflamatorii. Mai degraba, se pare ca exista un dezechilibru intre moleculele proinflamatorii si moleculele anti-inflamatorii (de la nivel corneean) care intrerupe homeostazia corneeana [3].
A fost observata o predispozitie genetica a keratoconusului cu un pattern de transmitere autozomal dominant cu penetranta incompleta. Desi nu a fost clar incidenta in randul membrilor familiei, se pare ca este mai ridicata decat in randul populatie generale. Studiile arata ca exista un risc de 10% ca parintii sa transmita boala copiilor.
Alti factori semnalati au fost factori endocrini (s-a constatat asocierea keratoconusului cu dereglari endocrine precum hipertiroidism, hipotiroidism, etc.), factori imunologici si factori de mediu (razele ultraviolete).
Factori favorizanti
Au fost identificati cativa factori care pot favoriza aparitia keratoconusului:
- frecatul ochilor
- purtarea indelungata a lentilelor de contact (cca 10 ani, mai mult de 10 ore pe zi)
- expunerea la raze ultraviolete
- diverse atopii.
Se pare ca lentilele de contact de tip PMMA (polimetil metacrilat) favorizeaza dezvoltarea keratoconusului daca sunt purtate timp indelungat. Materialul din care sunt facute nu permite trecerea oxigenului ceea ce determina o hipoxie corneeana.
Keratoconusul poate fi asociat cu diverse boli oculare cum ar fi:
- keratoconjunctivita vernala
- aniridie
- amauroza congenitala, sau
boli sistemice ori sindroame cum ar fi:
- osteogenesis imperfecta
- sindromul Down
- sindromul Turner
- prolaps de valva mitrala
- dermatita atopica [4] etc.
Simptome
Pacientii cu keratoconus in stadiu incipient se prezinta la medic datorita unei tulburari de vedere, de regula astigmatism miopic neregulat, care ii impiedica sa isi desfasoare activitatile de zi cu zi. Chiar daca lentilele (sfero-cilindrice) corecteaza initial viciul de refractie, acuitatea vizuala continua sa se deterioreze pe masura ce boala progreseaza. O crestere rapida a dioptriilor la un pacient tanar cu astigmatism poate ridica suspiciunea de keratoconus. Alte simptome care mai pot aparea sunt:
- sensibilitatea neobisnuita la lumina
- senzatie de mancarime si iritatie oculara [1].
Mai pot aparea:
- diplopie monoculara
- scaderea tolerantei la purtarea lentilor de contact
- scaderea sensibilitatii la contrast.
O complicatie a keratoconusului este hidropsul corneean (edem corneean) adica migrarea unorului apos in stroma corneeana prin ruperea membranei Descemet.
Hidropsul corneean se manifesta prin durere oculara aparuta brusc si vedere incetosata, ochi rosu. Hidropsul corneean reprezinta o contraindicatie pentru keratoplastia perforanta; interventia va fi amanata pana cand edemul corneean ca disparea. De asemenea, trebuie mentionat ca keratoconusul contraindica chirurgia refractiva cu laser excimer din cauza riscului subtierii corneei.
Semne clinice
Exista cateva semne obiective care ridica suspiciunea de keratoconus. La examenul clinic poate fi prezent semnul Muson, adica devierea pleoapei inferioare de catre conusul corneean atunci cand pacientul priveste in jos. Alte semne observate in cadrul examinarii oftalmologice sunt:
- reflexul de „picatura de ulei”
- nervi corneeni proeminenti sau
- inelul Fleischer, un depozit circular de fier la baza conusului [5].
Clasificare keratoconus
Morfologic, keratoconusul se clasifica in:
- 1. conus mamelonat: de aproximativ 5 mm, cu apexul central, paracentral si dispus de regula infero-nazal
- 2. conus ovalar: de 5-6 mm, elipsoidal si localizat de obicei infero-temporal
- 3. conus globular: de peste 6 mm, care intereseaza doua treimi din cornee.
Severitatea este apreciata cu ajutorul clasificarii Amsler-Krumeich, clasificare ce include mai multe criterii:
- I. Grosimea corneei peste 500 microni, viciu de refractie pana in –5 D, fara leziuni corneene centrale
- II. Grosimea corneei intre 400-500 microni, viciu de refractie intre -5 si -8 D, fara leziuni corneene centrale
- III. Grosimea corneei intre 200- 400 microni, viciu de refractie peste –8 D, fara leziuni corneene centrale
- IV. Grosimea corneei pana in 200 microni, viciu de refractie nemasurabil, cu leziuni corneene centrale
Investigatii si diagnostic
Diagnosticul de keratoconus se pune in cadrul unei consultatii oftalmologice, care presupune, pe langa anamneza, determinarea acuitatii vizuale cu ajutorul optometrului si/sau autorefractometrului, examenul polului anterior la biomiocroscop, fund de ochi etc.
Keratoscopia examineaza forma corneei cu ajutorul unei disc Placido, un disc ce prezinta un orificiu central si pe care sunt desenate mai multe cercuri concentrice albe si negre. Se pot detecta astfel modificari ale suprafetei corneei sau formei corneei.
Keratometria (biometrie oculara) precizeaza raza de curbura a corneei si puterea de refractie a acesteia si este necesara pentru prescrierea de lentile de contact.
Topografia corneeana este investigatia cheie in diagnosticul keratoconusului in special atunci cand semnele clinice sunt absente. Topografia corneeana care stabileste puterea dioptrica a corneei si raza de curbura a corneei. Topografia corneeana consta in scanarea suprafetelor corneei si realizarea unei harti tridimensionale computerizate sub forma uner coduri de culoare. Metoda este foarte precisa si poate detecta chiar si stadiile incipiente de keratoconus.
Pahimetria corneeana consta in masurarea grosimii corneei; se poate realiza optic sau ultrasonic. In keratoconus se constata o subtiere a corneei datorita unei modificari a colagenului. Alte afectiuni asociate cu scaderea grosimii corneei sunt postinterventie chirurgicala, keratoglobul sau ulcerul corneean.
Microscopia speculara este o alta metoda de examinare a corneei prin care se determina numarul de celule endoteliale din structura corneei [5]. In keratoconus se constata o scadere a numarului de celule endoteliale, care variaza in functie de stadiul afectiunii. In mod normal exista aproximativ 2500 de celule endoteliale/mm2.
Tratament
Exista mai multe optiuni in ceea ce priveste tratamentul keratoconusului. Acesta variaza in principal in functie de stadiul afectiunii. Stadiile I si II (clasificare Amsler-Krumeich) beneficiaza de cross-linking cu riboflavina, in timp ce stadiile III si IV au indicatie de keratoplastie.
Tratamentul optic vizeaza corectarea astigmatismului cu lentile sfero-cilindrice (ochelari) sau lentile de contact moi sau rigide, gaz-permeabile. Trebuie mentionat ca purtarea de lentile permite corectarea viciului de refractie dar nu opreste progresia bolii.
Tratamentul chirurgical include:
- cross-linking cornean cu riboflavina
- implantarea de inele de plastic in cornee
- transplantul de cornee.
1. Cross-linkingul corneean cu UVA (370nm) si riboflavina, sau cornean collagen cross-linking (CCL) are ca scop cresterea rezistentei mecanice a corneei prin formare de noi legaturi intre fibrele de colagen din stroma corneeana. Pentru o mai buna penetrare a riboflavinei in stroma corneeana, stratul epitelial este indepartat in timpul interventiei. Studii au aratat ca cross-linkul cu riboflavina (vitamina B2) intarzie si chiar opreste evolutia keratoconusului. Aceasta interventie poate fi asociata cu alte tratamente pentru a imbunatati asimetria corneeana si refractia optica, cum ar fi keratotomie sau inserarea de inele intracorneean [6].
2. Implantarea de inele in stroma corneei (inele Ferrara) reprezinta o alternativa la transplantul de cornee. Interventia consta in crearea unei mici incizii la periferia corneei si implantarea a doua mici inele de polimetil metacrilat de-o parte si de alta a pupilei. Scopul acestei interventii este de a corecta modificarea de curbura a corneei prin aplicarea unei forte mecanice. Printre avantaje, se numara faptul ca este o procedura rapida, reversibila, cu recuperare postoperatorie buna [7]. Complicatiile posibile sunt:
- infectia postoperatorie
- migrarea accidentala a inelelor in camera anterioara
- senzatie de corp strain.
Rezultatele studiilor efectate pana acum sunt promitatoare insa trebuie mentionat ca aceasta procedura este relativ recent introdusa in tratamentul keratoconusului si nu exista suficienta experienta cu privire la acest tratament.
3. Transplantul de cornee este operatia cea mai utilizata care se impune in momentul in care boala se afla intr-un stadiu avansat (si astigmatismul nu mai poate fi corectat prin lentile). Transplantul de cornee poate fi efectuata sub anestezeie locala sau generala si consta in inlocuirea corneei cu una prelevata de la cadavru. Dupa ce a fost testata, corneea-donor este suturata cu fire separate sau fire continue in asa fel incat sa nu efecteze acuitatea vizuala. Studiile efectuate pana acum arata ca succesul acestei interventii in tratarea keratoconusului este de pana la 95%. Desi dupa interventie boala se stabilizeaza si vederea se imbunateste semnificativ, se poate intampla ca pacientul sa mai aiba nevoie de corectie optica [4]. Cele mai frecvente complicatii sunt cele legate de revascularizare tesutului corneean si rejetul de grefa. De regula, riscul de reaparitie a keratoconusului pe corneea transplantata este relativ mic si se datoreaza exciziei incomplete a corneei initiale.
Alte optiuni de tratament
Termoplastia cu microunde (Keraflex) este o procedura prin care se corecteaza modificarea de curbura a corneei cu ajutorul microundelor transmise de un electrod circular. Microundele determina micsorarea fibrelor de colagen ceea ce duce la o aplatizare a corneei. Aceasta procedura poate fi asociata cu crosslink-ul cu riboflavina.
Keratotomia radiala mini-asimetrica este o procedura care, daca este afectuata corect, poate corecta astigmatismul si keratoconusul in stadiu incipient. Interventia consta in crearea unor incizii minuscule in structura corneei cu scopul de a-i modifica grosimea si forma. Procedura poate fi asociata cu cross-linking cu riboflavina si UVA [1].
- Miopia
- Hipermetropia
- Astigmatismul
- Sindromul ochi uscat - Kratoconjunctivita sicca
- Alergii oculare
- Glaucom
- Afectiuni congenitale ale cristalinului
- Afectiuni congenitale ale uveei
- Anomalii congenitale ale corneei
- Anomaliile congenitale ale vitrosului
- Cristalinul
- Transplant de cornee
- Conjunctiva
- Pleoapele si reflexul de clipire
- Febra faringoconjunctivala
- Oboseala oculară (astenopia acomodativă)
- Heterocromia (ochii de culori diferite)
- Ochiul (analizatorul vizual)
- Usturimi de ochi
- Vedere printre stelute
- Control la ochi
- Clipire foarte des
- Ochiul stang
- Senzatia de nisip in ochi
- Durere de ochi, dintr-o data
- Span in ochi
- Senzatie de corp strain in ochi