Fotosensibilitate indusa de medicamente
©
Autor: Dr. Stiuriuc Simona
Aceste manifestari includ:
- reactii fototoxice si fotoalergice
- lichen plan
- protoporfirie
- lupus eritematos cutanat subacut.
Lungimile de unda ale ultravioletelor A variaza, astfel ca anumiti produsi sunt mai predispusi la a determina reactii de fotosensibilitate indusa, desi ocazional ultravioletele B pot fi responsabile de astfel de efecte. Ultravioletele B determina mai frecvent arsuri solare si cancer de piele nonmelenomic. La pacientii care prezinta fotosensibilitate este dificil de a diferentia reactiile fototoxice de cele fotoalergice.
Reactiile fototoxice apar datorita efectelor distructive ale componetelor activate de catre lumina din membranele celulare si in unele cazuri ADN-ul. In schimb, reactiile fotoalergice sunt mediate imun la activarea unui component prin lumina. Tipic apar ca arsuri solare exagerate. Reactiile fotoalergice cuprind dermatita de contact cu o distributie limitata la zonele expuse la soare ale corpului. Cind aceste reactii sunt severe sau prelungite acestea se pot extinde si la zonele acoperite.
Reactiile fotoalergice se dezvolta doar la o minoritate de persoane expuse la compuse si la lumina. Sunt mai putin prevalente decit reactiile fototoxice. Cantitatea de medicament necesara pentru a declansa o reactie fotoalergica este considerabil mai mica decit cea necesara pentru reactiile fototoxice. In plus, reactiile fotoalergice sunt o forma de imunitate mediata celular, debutul acestora este intirziat, pina la 24-72 de ore dupa expunerea la medicament si lumina. In schimb, raspunsul fototoxic apare in citeva minute sau ore dupa expunerea la lumina.
Terapia de baza este identificarea si evitarea acestor medicamente, folosirea de protectie solara si masuri simptomatice. Se folosesc corticosteroizi topici, comprese reci calmante.
Fotosensibilitatea indusa de medicamente este asociata cu decesul doar in cazuri rare, la persoane care sunt expuse la cantitati mari de lumina solara dupa ce au luat o doza semnificativa de psoralen. Desi mortalitatea este rara, fotosensibilitatea indusa de medicamente poate cauza morbiditate semnificativa la unele persoane, care trebuie sa-si limiteze expunerea la lumina naturala sau artificiala. Potentialul carcinogenic prin expunere prelungita la aceste medicamente a fost sugerat, iar relevanta sa clinica ramine de determinat.
Patogenia fotosensibilitatii medicamentoase
Reactiile fototoxice
Reactiile fototoxice rezulta prin distrugerea directa a tesutului cauzata de un compus fotoactivat. Numerosi compusi au potentialul de a cauza fototoxicitate. Cei mai multi au cel putin o legatura dubla sau un nucleu aromatic care poate absorbi energia radianta. Cei mai multi compusi sunt activati prin ultravioletele A, desi unii au un maxim de absorbtie in raza vizibila a ultravioletelor B.De cele mai multe ori fotoactivarea unui compus determina excitarea electronilor din forma stabila intr-una excitata. Pe masura ce electronii se reintorc la o configuratie mai stabila, acestia transfera energia lor oxigenului conducind la formarea intermediarilor reactivi de oxigen. Acesti compusi cum sunt anionul superoxid, peroxidul de hidrogen, lezeaza membrana celulara si ADN-ul. Pot conduce la formarea de cotokine si activarea acidului arahidonic. Rezultatul este un raspuns inflamator care are aspectul clinic al unei arsuri solare exagerate.
Exceptia de la acest mecanism de fototoxicitate indusa mediamentos este fototoxicitatea indusa de psoralen. Psoralenii se intercaleaza cu ADN-ul formind cai monofunctionale. Expunerea la radiatie ultravioleta A produce cai bidirectionale in ADN.
Reactiile fotoalergice
Reactiile fotoalergice sunt raspunsuri mediate imun celular in care antigenul este un medicament activat prin lumina. Fotoactivarea determina dezvoltarea unui metabolit care se poate lega de proteinele carriers din piele pentru a forma un antigen complet.Reactia continua apoi ca oricare raspuns mediat celular inflamator. Celulele langerhans preiau antigenul si migreaza in nodulii limfatici regionali. Aici antigenele sunt prezentate limfocitelor T care prezinta receptori specifici. Celula T devine activata si prolifereaza reintorcindu-se la locul cu depozite fotoalergene. In piele limfocitele T determina un raspuns inflamator cu morfologie eczematoasa daca fotoalergenul este aplicat topic sau caracteristicele unei eruptii medicamentoase daca fotoalergenul este administrat sistemic.
Cauze si factori de risc
Cele mai multe reactii fotoalergice rezulta prin administrarea sistemica a medicamentelor.Medicamentele fotosensibilizante cuprind:
- tetraciclinele (doxiciclina, tetraciclina)
- fluorochinolonele (ciprofloxacin, ofloxacin, levofloxacin)
- antiinflamatoriile nesteroidiene (ketoprofen, naproxen, celecoxib)
- diuretice (furosemid, bumetanida, hidroclorotiazida)
- retinoizii (izotretinoin, acitretin)
- hipoglicemiantele (sulfonilureicele, acid 5 aminolevulinic)
- neuroleptice (clorpromazina, flufenazina, perazina, tioridazina)
- antifungice (terbinafina, itraconazole, voriconazole)
- acid paraaminobenzoic, 5 fluorouracilul, amiodarona, diltiazem, quinidina
- hidroxiclorochina, carbunele, enalaprilul, dapsona, contraceptivele orale
- ecranele solare (salicilatii, benzofenonele, cinnamates)
- parfumuri (mosc, 6-metilcoumarina).
Semne si simptome
Barbatii sunt mai predispusi la reactii fotoalergice decit femeile. Fotosensibilitatea medicamentoasa poate apare la orice virsta. Pacientii cu fotosensibilitate prezinta uneori intoleranta la soare (urticaria solara). In timp ce majoritatea persoanelor pot tolera minute sau ore expunerea la soare, pacientii cu fotosensibilitate prezinta leziuni ale pielii. In cele mai multe cazuri apare o arsura solara sau dermatita. Fotosensibilitatea indusa de medicamente poate determina:- fototoxicitate
- fotoalergie
- reactii lichenoide
- lupus cutanat subacut
- pseudoporfirie.
Pseudoporfiria poate apare la unele medicamente, cel mai frecvent este naproxenul. Pseudoporfiria este caracterizata de o reactie buloasa care este similara clinic si histologic cu porphyria cutanea tarda. Modificarile de hipertrichoza si sclerodermice care sunt vazute tipic in porphyria cutanea tarda nu sunt prezente si in pseudoporfirie. Rezultatele studiilor porfirinei sunt normale.
Reactiile lichenoide care apar intr-o fotodistributie sunt frecvent dificil de diferentiat de lichenul plan idiopatic. Aceste reactii sunt caracterizate de papule violacee sau eritematoase si placi care uneori au striuri Wickham. Hidroclorotiazida, hidroxicloroquina si captoprilul sunt cauze cunoscute de reactii lichenoide.
Reactiile lupus-like cuprind leziuni anulare, psoreiforme care se descuameaza. Hidroclorotiazida este medicamentul cel mai frecvent asociat cu aceasta reactie, dar blocantii canalelor de calciu, inhibitorii enzimei de conversie a angiotensinei, griseofulvina si terbinafina sunt alti agenti care sunt implicati. Rata aparitiei reactiilor este mica pentru acesti agenti. Hidroclorotiazida este folosita mai ales in combinatie cu agenti antihipertensivi. Pacientii cu reactii induse de medicamente au de obicei anticorpi antiRo.
Terapia fotodinamica este un tratament bine cunoscut pentru keratoza actinica si cancerele pielii nonmelanomice. Recunoasterea fototoxicitatii induse de aceasta este importanta. Acidul 5 aminolevulinic se aplica topic, urmat de folosirea unei lumini rosii sau albastre. Acesta este un promedicament care intra in calea sintezei hemului si este metabolizat intracelular pentru a forma o molecula fotosensibila - protoporfirina IX. Lumina activeaza protoporfirina pentru a genera radicali liberi de oxigen care determina distrugerea tesutului hiperproliferativ malign si nonmalign. Efectele adverse comune sunt reactia fototoxica moderata care se rezolva in citeva zile.
Diferentierea intre fotosensibilitate si exacerbarile bolilor pielii prin caldura este dificila. Se va stabili daca fotosensibilitatea poate fi declansata prin expunerea la soare prin sticla. Ultravioletele B nu patrund prin sticla, in timp ce undele A si lumina vizibila da.
Examenul fizic
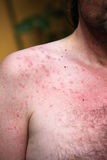
Reactiile fototoxice si fotoalergice apar in zone expuse la soare, incluzind fata, V-ul gitului, partea dorsala a miinilor si bratelor. Scalpul, zona postauriculara, periorbitala si submentala sunt evitate. O eruptie raspindita sugereaza o expunere la un fotosensibilizator sistemic, in timp ce o eruptie localizata indica o reactie prin aplicarea topica a medicamentului.Reactia fototoxica pe piele
Fototoxicitatea acuta incepe printro arsura solara excesiva cu eritem si edem care apare la citeva minute, ore de la expunerea la lumina. Vezicule si bule se pot dezvolta in reactii severe. Leziunile se vindeca cu hiperpigmentare care se rzolva in citeva saptamini sau luni. Fototoxicitatea cronica poate apare de asemenea ca o arsura exagerata. Totusi lichenificarea se dezvolta prin scarpinatul frecvent a zonei fotosensibile. De aceea diferentierea reactiilor fototoxice de cele fotoalergice bazata strict pe aspectul clinic este dificila.Alte manifestari ale pielii mai putin comune includ modificarile pigmentare. O pigmentare albastru-gri este asociata cu diferiti agenti, incluzind amiodarona, clorpromazina si antidepresivele triciclice. Reactiile la plantele care contin psoralen (fitofotodermatita) si medicamente se rezolva cu o decolorare maronie a pielii. Frecvent modificarea pigmentara este precedata de o reactie de arsura solara tipica. Daca reactia nu este severa unii pacienti pot observa eritemul.
Medicamentele fotosensibilizante pot determina o eruptie similara lichenului plan in zonele expuse a soare. Medicamentele care determina aceasta reactie adesea sunt demeclociclina, hidroclorotiazida, enalaprilul, quinina, quinidina, cloroquina, hidroxicloroquina.
Pseudoporfiria poate apare dupa expunere la naproxen, acid nalidixic, tetraciclina, sulfoniluree, forosemid, dapsona, amiodarona, bemetanida, piridoxina. Insuficienta renala si solarele sunt factori predispozanti.
Reactii fototoxice ale unghiilor
Foto-onicoliza sau separarea unghiei de patul unghial este o alta manifestare a fototoxicitatii. Foto-onicoliza a fost raportata in administrarea unor medicamente sistemice incluzind tetraciclina, psoralen, cloramfenicol, fluoroquinolone, contraceptive orale, quinina, mercaptopurine. Foto-onicoliza poate fi unica manifestare la pacientii cu piele foarte pigmentata.Reactii fotoalergice ale pielii
Acestea se dezvolta tipic la persoanele sensibile la 24-48 de ore dupa expunere. Reactia se manifesta ca o eruptie eczematoasa pruriginoasa. Eritemul si veziculizarea sunt prezente in faza acuta. O expunere cronica determina eritem, lichenificare si descuamare. Nu apare hiperpigmentarea in reactiile fotoalergice.Diagnostic
Studii de laborator
- pentru a exclude profiria cutanea tarda se masoara nivelul de porfirina din urina, care este normal in pseudoporfirie si crescut in porfirie
- se determina anticorpii antinucleari si anti-Ro.
Testul de diagnosticare a fotoalergiei si a dermatitei de contact. Fotoalergenii suspectati sunt aplicati pe spate in doua seturi. Un set este inlaturat dupa 24 de ore si iradiat cu ultraviolete A. Ambele seturi sunt evaluate pentru o posibila reactie la 48 de ore. Eritemul, edemul si veziculizarea la locul iradiat indica o reactie pozitiva. Reactia pozitiva in ambele localizari indica dermatita de contact fotoalergica. O reactie pozitiva in locul neiradiat si una puternica in cel iradiat trebuie interpretata drept dermatita de contact si dermatita de contact fotoalergica la acelasi compus.
Fototestarea cu UV-A, UV-B si citeodata lumina vizibila este de ajutor in diagnosticarea fotosensibilizarii. Testul este efectuat prin tratarea unor zone mici de piele de pe spate cu doze crescinde de lumina. Doza minima de lumina folosita pentru a produce eritem uniform pe intreaga zona iradiata in 24 de ore este denumita doza de eritem. Pacientii cu reactie fototoxica au o doza de eritem redusa la UV-A sau citeodata UV-B.
Diagnostic diferential
- dermatita de contact alergica
- dermatita de contact iritanta
- eruptiile medicamentoase
- epidermoliza bulosa
- dermatita actinica cronica
- lichen plan
- lupus eritematos
- urticaria solara.
Tratament
Tratamentul principal reprezinta identificarea si evitarea agentilor cauzativi, folosirea protectiei solare si amelirarea simptomatica. Corticoizii topici si compresele reci pot ameliora conditia. Corticosteroizii sistemici trebuie rezervati pentru cazurile severe.Daca ecranele solare nu sunt cauza fotosensibilitatii acestea trebuie folosite. SPF-ul poate sa nu fie un indicator de incredere al protectiei impotriva fotosensibilitatii medicamentoase. Acesta se refera la protectia fata de arsurile solare determinate de UV-B. Cele mai multe reactii de fotosensibilitate sunt determinate de razele UV-B. De aceea ecranele solare care absorb UV-A sunt cele care trebuie folosite. Cremele de protectie care contin avobenzone, dioxid de titan, oxid de zinc sunt mai eficiente in blocarea radiatiei UV-A.
Prognostic
Efectele cronice cutanate ale leziunii fotosensibile au fost evaluate doar pentru psoralen. Se noteaza imbatrinirea prematura a pielii si cancerul de piele. Incidenta carcinomului scuamos celular este mai mare decit cea a carcinomului bazal celular. Si riscul de melanom creste cu timpul. Efectele expunerii cronice la alti compusi incriminati sunt necunoscute.Reactivitatea persistenta la lumina este o forma de dermatita actinica cronica care apare la pacientii cu dermatita de contact fotoalergica. Boala poate implica zonele expuse la soare si se extinde la zonele acoperite. Unii pacienti se inchid in camere intunecoase datorita fotosensibilitatii severe. Tratamentul implica evitarea contactului cu agentii care exacerbeaza conditia si fotoalergeni. Se folosesc corticosteroizi topici, sistemici si hidroxicloroquina. Pacientii care nu arata semne de ameliorare necesita agenti imunosupresivi: azatioprina, ciclosporina.
La cei mai multi pacienti prognosticul este excelent odata ce agentul incriminat este indepartat. Totusi rezolutia completa a fotosensibilitatii necesita citeva saptamini - luni pentru unii compusi.
Din Biblioteca medicală vă mai recomandăm:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Ameteli si sensibilitate la lumina
- Ochi care lacrimeaza, sensibil lumina, senzatie de ceva in ochi
- Ochi sensibili la lumina exterioara si cand citesc
- Nu suport lumina, ma dor ochii...
- Ochi sensibili la soare - fotosensibili
- Sensibilitate la lumina