Dermatita atopică
©
Autor: Dragomirescu Laura
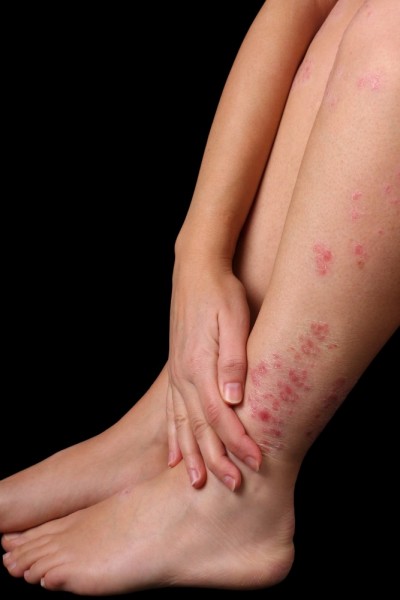
Cunoscută anterior ca pruritul Besnier (1), dermatita atopică este cea mai comună formă de dermatită și apare, în general, la copii, deși poate să debuteze la orice vârstă. Această afecțiune este într-o strânsă relație cu terenul atopic al pacientului, însemnând că acesta poate dezvolta una sau chiar toate dintre patologiile aflate într-o strânsă corelație cu acest teren atopic preexistent – astm bronșic, rinită alergică (febra fânului) și/sau dermatită atopică.
Cauza exactă care duce la apariția acestei boli nu este cunoscută până la momentul actual, însă sunt precizați o serie de factori incriminați, favorizanți care, luați laolaltă, duc la exacerbarea simptomatologiei și a recăderilor. Afectează un procent de 10-20% dintre copiii mici, iar dintre aceștia, 60% vor avea manifestări clinice ale bolii înaintea vârstei de 1 an, 30% având până la 5 ani (2). În anumite cazuri, simptomatologia clinică se poate ameliora odată cu înaintarea în vârstă sau poate chiar să dispară în totalitate (3).
Diagnosticul eczemei atopice se poate pune relativ ușor, pe baza unei anamneze amănunțite, care poate să releve dacă în familia copilului afectat există persoane cu afecțiuni alergice, dacă există anumiți factori de mediu care ar putea fi alergeni sau iritanti pentru pacient sau daca se însoțește și de alte boli atopice. Examenul clinic este și el foarte important pentru orientarea diagnosticului pentru că ne oferă date despre caracterul leziunilor tegumentare și despre gravitatea lor, pentru a putea alege atitudinea terapeutică cea mai corectă.
Din nefericire, dermatita atopică nu dispune de un tratament curativ, însă există o serie de măsuri adjuvante care duc la îmbunătățirea calității vieții pacientului și la ameliorarea simptomatologiei, care, de cele mai multe ori, poate să reprezinte un factor de stres important pentru copilul afectat.
Cauze și factori de risc
În mod normal, bariera tegumentară, atunci când este intactă, ajută la protecția împotriva iritanților, alergenilor și microorganismelor patogene. Deși motivul principal de producere al dermatitei atopice nu este cunoscut pe deplin, se presupune că această afecțiune ar rezulta din combinarea unor factori genetici și a celor de mediu. Eczema este legată de o mutație a unei gene care este responsabilă de producerea de filagrină. Filagrina este o proteină implicată în conversia keratinocitelor de la nivelul stratului cornos, stratul cel mai superficial al pielii (4).O anomalie la nivelul genei care codifică această proteină ar explica de ce bariera tegumentară este afectată la pacienții cu dermatită atopică și de ce sensibilitatea lor la iritanții și bacteriile din mediul extern crește foarte mult. Un alt element care susține componenta genetică a acestei boli este transmisibilitatea acesteia în rândul persoanelor din aceeași familie. Copiii, ai căror părinți sau frați prezintă manifestări de boli atopice, au un risc mult mai mare de a dezvolta eczemă atopică.
În ceea ce privește factorii de mediu care duc la apariția sau agravarea simptomelor bolii putem aminti:
- Iritanți: săpunuri, parfumuri, inclusiv toate produsele de igienă corporală, detergenți, produse de curățare;
- Alergeni de contact sau inhalanți: polenuri, praf, mucegai, părul animalelor;
- Materiale abrazive: lâna;
- Temperaturile extreme și umiditatea: boala poate suferi exacerbări pe parcursul iernii din cauza aerului uscat. De asemenea, căldura și sudorația excesivă pot agrava manifestările;
- Infecțiile tegumentare: infecția cu Stafilococcus aureus este considerată a fi un factor foarte important de risc în agravarea simptomatologiei produsă de boală;
- Factorii ce țin de dieta și de alimentația copilului: în anumite cazuri, alergiile alimentare supraadăugate pot agrava eczema sau pot decide reacția pacientului la tratament. Un procent de 33-63% din copiii cu forme moderate sau severe de dermatită atopică au alergii alimentare asociate. Este recomandată testarea tuturor copiilor sub 5 ani cu forme moderat-severe care sunt refractari la tratament și a celor care au manifestat reacții specifice după anumite tipuri de mâncare. Testarea trebuie făcută pentru lapte, alune, grâu, soia, iar, în funcție de rezultat, alimentul va fi scos din dieta pacientului (2) . Acest lucru trebuie făcut, însă, cu mare precauție și numai după consultarea cu medicul dermatolog și alergolog, deoarece unele preparate sunt esențiale pentru creșterea și dezvoltarea optimă a copilului mic (laptele), iar înlocuirea lor trebuie făcută cu formule special adaptate.
- Stresul: s-a demonstrat că atât adulții, cât și copiii, suferă de exacerbări ale bolii atunci când sunt expuși la un stres fizic, emoțional sau social;
- Modificări hormonale la persoanele de sex feminin.
Semne și simptome
Manifestările clinice ale dermatitei atopice variază mult în funcție de vârsta de debut și de managmentul adoptat în privința acestei afecțiuni, iar ele pot include de la tegumente uscate, eritematoase, însoțite de prurit intens, accentuat mai ales noaptea (deoarece dispare mecanismul voluntar de control al scărpinatului), până la zone de culoare maro-roșiatică, lichenificate sau vezicule pline cu lichid, care se pot sparge și pot dezvălui zone de derm sensibil.La sugari, eczema atopică debutează, de obicei, la nivelul obrajilor, scalpului și pe suprafețele extensoare ale membrelor, atât cele superioare, cât și cele inferioare. Pielea are un aspect uscat, solzos și roșiatic. De cele mai multe ori, datorită umidității menținute de scutec, bebelușii nu dezvoltă leziuni și la acest nivel, însă pot face dermatită de scutec (eritem fesier), dacă este lăsat un timp îndelungat fără să fie schimbat (1).
În ceea ce privește simptomatologia apărută la copiii mici și preșcolari, se poate remarca o tendință la localizare a leziunilor tegumentare. Acestea apar, cel mai adesea, la nivelul articulațiilor, pe fețele extensoare, externe, ale coatelor și genunchilor, la nivelul articulației pumnului și la nivelul gleznelor. Eczema debutează sub forma unor papule, care capătă o consistență dură odată ce sunt scărpinate în exces. De asemenea, pielea din jurul gurii poate fi inflamată, iar tendința copilului mic de a atinge permanent cu limba acea zonă afectată poate duce la formarea unor crăpături dureroase circumferențiale (5) . Există cazuri în care dermatita atopică poate intra într-o perioadă de remisiune în anii copilăriei, însă odată cu instalarea pubertății vor apărea noi pusee ale bolii.
În cazul adulților, leziunile sunt, în general, cronice și se prezintă sub forma unor porțiuni întinse de piele foarte uscată, lichenificată.
Diagnostic
Pentru a putea stabili diagnosticul de dermatită atopică nu sunt necesare teste suplimentare în mod normal. Datele obținute anamnestic și examenul clinic complet al pacientului sunt suficiente pentru a orienta medicul dermatolog către diagnostic. Este important ca medicul să culeagă informații legate de manifestările clinice ale bolii, de istoricul familial al pacientului și de antecedentele patologice ale acestuia.În anumite situații, medicul dermatolog poate recomanda efectuarea unui test alergologic, în cazul în care copilul prezintă agravarea simptomatologiei la intrarea în contact cu un anumit alergen sau aliment. Se mai pot efectua culturi bacteriologice în cazul în care se suspicionează o suprainfecție (6).
Diagnosticul diferențial trebuie făcut cu: psoriazisul, dermatita de contact, dermatita seboreică, infecțiile fungice.
Tratament
Luând în considerare faptul că dermatita atopică nu are un tratament curativ până la momentul actual, scopul metodelor adjuvante și al medicamentelor utilizate este acela de a îmbunătăți calitatea vieții pacientului, de a scădea numărul de pusee și de acutizări ale bolii, de a preveni apariția infecțiilor și a complicațiilor bolii și, mai ales, de a reduce stresul emoțional al persoanei afectate.Un prim pas constă în educarea pacientului sau a familiei acestuia în vederea modificării stilului de viață. Trebuie evitat pe cât posibil scărpinatul și agravarea leziunilor tegumentare. Se pot utiliza diverși emolienți sau loțiuni, care să nu aibă în compoziție substanțe chimice sau alcool și care ajută la menținerea hidratată a pielii. În cazul în care pruritul este sever se recomandă administrarea de antihistaminice orale. Este bine ca pacientul să își păstreze unghiile scurte și chiar să poarte mânuși subțiri pe timpul nopții când intervine scărpinatul involuntar.
Trebuie evitat contactul prelungit cu apa, în mod special cu apa foarte caldă, de aceea pacientului trebuie să i se spună să facă băi scurte, cu apă la temperatura camerei. Nu trebuie să folosească săpunuri sau exfolianți, care ar putea agrava eczema.
Un element foarte important în răspunsul bolii la tratament îl reprezintă evitarea tuturor factorilor iritanți sau alergeni, care declanșează sau înrăutățesc simptomatologia, acest lucru variind de la un caz la altul. Fie ca este vorba despre materiale abrazive, alergeni de contact sau inhalanți, alimente sau stres, este esențial ca pacientul să încerce pe cât posibil să elimine acel trigger.
În ceea ce privește tratamentul medicamentos, cei mai utilizați sunt steroizi topici, folosiți în cazurile moderate de dermatită atopică, atunci când apare inflamația extinsă a pielii. Trebuie folosiți numai la recomandarea medicului specialist deoarece pot avea reacții adverse, care includ: subțierea pielii, acnee, pilozitate excesivă (3) . Atunci când steroizii topici nu au efect, se poate recomanda utilizarea de steroizi sistemici, dar pentru o perioadă scurtă de timp (5-7 zile) .
O altă variantă este utilizarea de creme pe bază de inhibitori de calcineurină – tacrolimus sau pimecrolimus. Este interzisă utilizarea lor de către persoane cu vârsta sub 2 ani, deoarece pot afecta sistemul imun al organismului. Antibioticele orale sunt rezervate cazurilor care prezintă infecții asociate ale pielii.
O nouă descoperire în tratamentul eczemei atopice o reprezintă terapia biologică, cu anticorpi monoclonali, rezervată pentru cazurile severe de boală, care nu răspund la alte metode de tratament. Dupilumab este relativ nou, motiv pentru care nu se poate estima încă rata de succes a acestuia, însă studiile arată că este un tratament sigur (8) .
Pe lângă metodele menționate mai sus, se mai pot folosi diverse terapii adjuvante, care s-au dovedit a fi benefice pentru evoluția afectării tegumentare. Pansamentele umede, în care se pot include și corticosteroizi topici, au o eficiență mare în cazul unor leziuni extinse și severe. Fototerapia, care implică expunerea pielii la cantități controlate de radiații UV, este utilizată, în mod special, la pacienții care nu mai răspund la tratamentul topic sau care au tendința să facă un puseu al bolii după oprirea tratamentului. Nu este recomandată la copii, deoarece, în ciuda efectelor benefice, are potențial cancerigen.
Complicații
- Infecții: bacteriene (Stafilococcus aureus), virale (Herpex simplex) sau fungice
- Posibile cicatrici
- Tulburări de ordin psihosocial: tulburări ale somnului, tendință la izolare, stimă de sine scăzută (4).
Din Biblioteca medicală vă mai recomandăm:
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Boala de piele ciuperca alt fel de infectie nu pot sa-mi dau seama ce este...plz help
- Prurit, dermatita atropica, sarcina
- Pata pe umar mare maro de la soare, cred
- Dermatofibrosarcoma protuberans - e diagnosticul meu de acum 2 ani
- Unghii si pielea de pe degetele de la maini si picioare
- Mancarimi dupa baie
- Rana la deget, langa unghie, se redeschide rana, crapa pielea
- Alunita cu probleme si marit un pic de la soare
- Pete rosii pruriginoase, unele iesite in relief, de dimensiuni diferite
- Mancarimi in zona gatului, a cefei, a mainilor